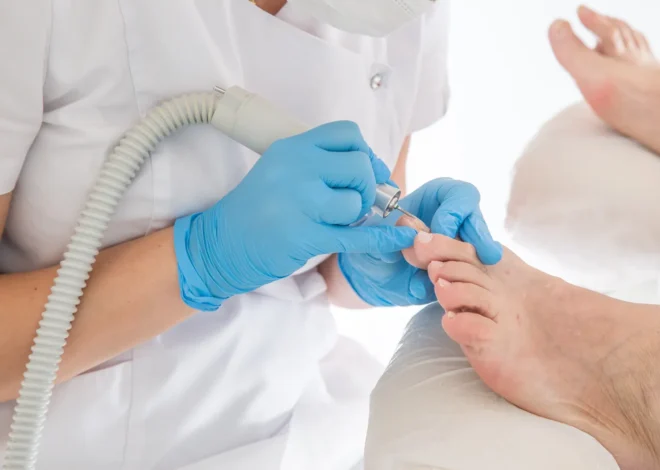
Od czego się robią kurzajki?
Kurzajki, powszechnie znane jako brodawki, to zmiany skórne, które potrafią być nie tylko estetycznie uciążliwe, ale czasem również bolesne. Choć wiele osób doświadcza ich w pewnym momencie życia, ich geneza wciąż bywa niejasna. Kluczowe dla zrozumienia tego zjawiska jest uświadomienie sobie, że kurzajki nie pojawiają się samoistnie. Są one wynikiem infekcji wirusowej, a dokładniej zakażenia wirusem brodawczaka ludzkiego, znanym powszechnie jako HPV (Human Papillomavirus). Wirus ten jest niezwykle powszechny i istnieje ponad sto jego typów, z których niektóre odpowiadają za powstawanie kurzajek na skórze, podczas gdy inne mogą prowadzić do poważniejszych schorzeń, takich jak zmiany przedrakowe czy rak. Zrozumienie tej podstawowej przyczyny jest pierwszym krokiem do skutecznego radzenia sobie z tym problemem.
Wirus HPV atakuje komórki naskórka, prowadząc do ich nadmiernego rozrostu i tworzenia charakterystycznych, grudkowatych zmian. Infekcja może dotknąć każdego, niezależnie od wieku czy płci, choć pewne grupy są bardziej narażone. Kluczowe jest uświadomienie sobie, że wirus ten jest wysoce zaraźliwy. Transmisja następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z przedmiotami, na których wirus przetrwał. Powierzchnie takie jak podłogi w publicznych łaźniach, basenach, siłowniach, czy wspólne ręczniki mogą stanowić wektor przenoszenia wirusa. Nawet drobne skaleczenia, otarcia czy uszkodzenia naskórka ułatwiają wirusowi wniknięcie do organizmu.
Warto podkreślić, że nie każdy kontakt z wirusem HPV prowadzi do powstania kurzajki. Odporność organizmu odgrywa tu kluczową rolę. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też osoby starsze, mogą być bardziej podatne na rozwój zmian skórnych po zakażeniu. Z drugiej strony, silny układ immunologiczny potrafi skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne objawy. Zrozumienie mechanizmów obronnych organizmu oraz czynników sprzyjających infekcji jest fundamentem w profilaktyce i leczeniu kurzajek.
Czynniki zwiększające ryzyko rozwoju kurzajek na skórze i dłoniach
Choć główną przyczyną powstawania kurzajek jest infekcja wirusem HPV, istnieje szereg czynników, które mogą znacząco zwiększyć podatność na zakażenie i tym samym sprzyjać rozwojowi tych nieestetycznych zmian. Zrozumienie tych czynników pozwala na podjęcie odpowiednich działań profilaktycznych i unikanie sytuacji, w których ryzyko infekcji jest podwyższone. Jednym z najważniejszych czynników jest osłabienie bariery ochronnej skóry. Nawet niewielkie uszkodzenia naskórka, takie jak skaleczenia, zadrapania, ukąszenia owadów, czy sucha, popękana skóra, stanowią otwartą bramę dla wirusa. Dlatego tak ważne jest dbanie o higienę i kondycję skóry, szczególnie na dłoniach i stopach, które są najbardziej narażone na kontakt z potencjalnymi źródłami infekcji.
Wilgotne środowisko to kolejny sprzymierzeniec wirusa HPV. Miejsca takie jak baseny, sauny, publiczne prysznice czy szatnie stwarzają idealne warunki do przetrwania i namnażania się wirusa. Wirus HPV doskonale rozwija się w ciepłym i wilgotnym środowisku, a podłogi i inne powierzchnie w takich miejscach często bywają skażone. Noszenie odpowiedniego obuwia ochronnego w tych miejscach, na przykład klapków, jest kluczowe dla zminimalizowania ryzyka zakażenia. Dotyczy to również osób, które nadmiernie pocą się dłonie i stopy, ponieważ nadmierna wilgoć może osłabić naturalną barierę ochronną skóry.
Układ odpornościowy odgrywa nieocenioną rolę w walce z wirusami, w tym z HPV. Osoby z obniżoną odpornością, na przykład cierpiące na choroby autoimmunologiczne, osoby po przeszczepach narządów, pacjenci onkologiczni poddawani chemioterapii, czy osoby zakażone wirusem HIV, są znacznie bardziej podatne na rozwój kurzajek. Nawet krótkotrwałe osłabienie organizmu, na przykład podczas przeziębienia, może zwiększyć ryzyko. Warto pamiętać, że zdrowy styl życia, odpowiednia dieta bogata w witaminy i minerały, a także wystarczająca ilość snu, wspierają prawidłowe funkcjonowanie układu odpornościowego.
Innym istotnym czynnikiem jest kontakt z osobą zakażoną lub jej rzeczami. Wirus HPV łatwo przenosi się przez bezpośredni kontakt skóra do skóry. Dzielenie się ręcznikami, ubraniami, czy przedmiotami osobistego użytku z osobą, która ma kurzajki, stanowi bezpośrednie ryzyko zarażenia. Dotyczy to również dzieci, które często bawią się w grupach i dzielą zabawkami, co sprzyja szybszemu rozprzestrzenianiu się infekcji. W przypadku osób, które już posiadają kurzajki, istnieje ryzyko autoinokulacji, czyli przeniesienia wirusa na inne części własnego ciała, na przykład poprzez drapanie czy dotykanie zmian.
Główne drogi zakażenia wirusem HPV prowadzące do kurzajek
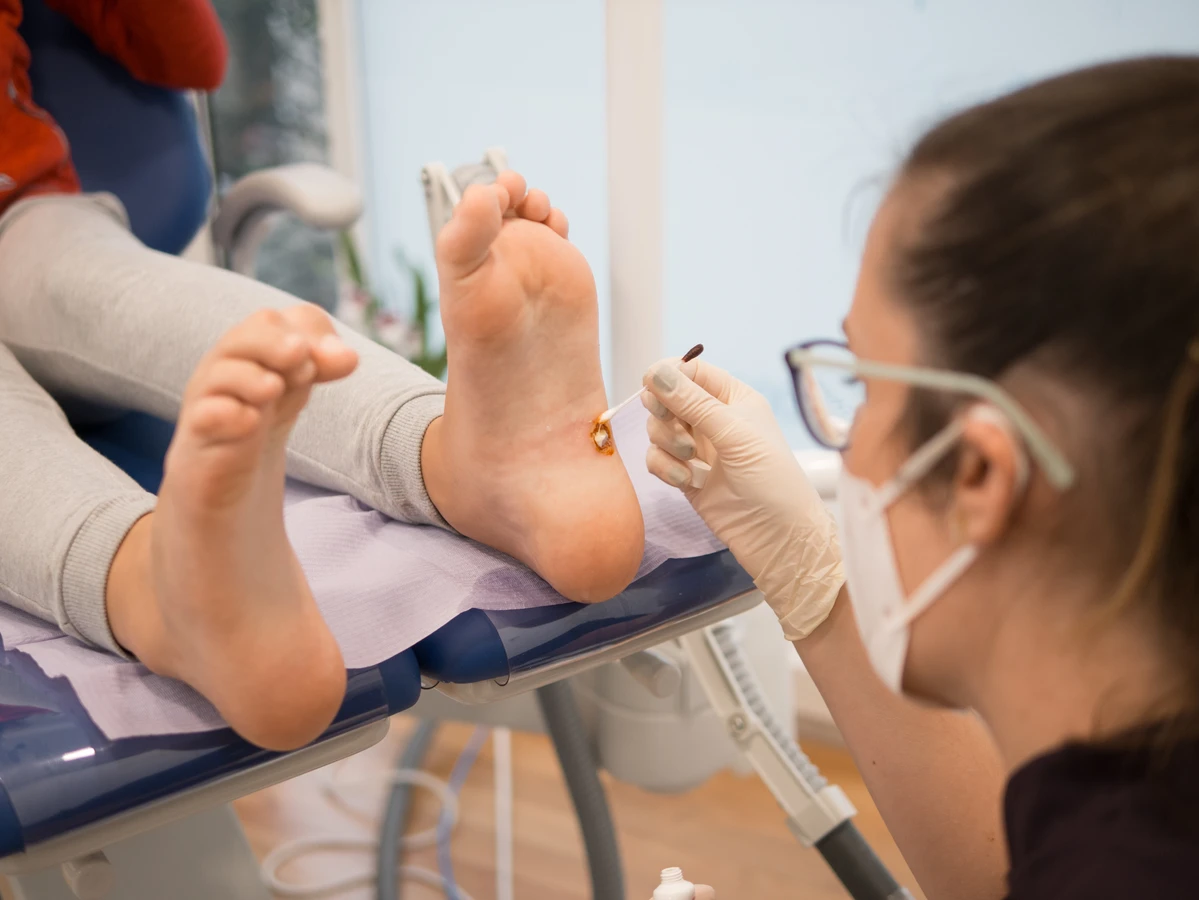
Szczególnie narażone na zakażenie są miejsca, gdzie skóra jest uszkodzona. Drobne skaleczenia, zadrapania, otarcia, pęknięcia naskórka czy suchość skóry stwarzają idealne warunki dla wirusa, aby mógł on wniknąć w głębsze warstwy skóry. Dlatego tak ważne jest dbanie o integralność naskórka, zwłaszcza na dłoniach i stopach, które są najbardziej narażone na mikrourazy w codziennym życiu. Wszelkie defekty skórne powinny być jak najszybciej odpowiednio pielęgnowane i zabezpieczane.
Bardzo częstym wektorem przenoszenia wirusa HPV są miejsca publiczne o podwyższonej wilgotności. Mowa tu przede wszystkim o basenach, saunach, łaźniach publicznych, siłowniach, a także szatniach i prysznicach. Wirus doskonale przetrwa na wilgotnych powierzchniach, takich jak podłogi, maty, czy nawet krawędzie basenu. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Dlatego zaleca się noszenie obuwia ochronnego, takiego jak klapki, w każdym miejscu publicznym, gdzie istnieje ryzyko kontaktu z wodą i dużą liczbą osób.
Innym ważnym aspektem jest kontakt z przedmiotami, które miały styczność z osobą zakażoną. Choć wirus HPV nie jest zbyt odporny na wysychanie, może przetrwać przez pewien czas na powierzchniach, takich jak ręczniki, pościel, narzędzia do manicure, czy nawet klamki. Dzielenie się takimi przedmiotami z osobą chorą może prowadzić do przeniesienia wirusa. Szczególnie wrażliwe są dzieci, które często dzielą się zabawkami i nie zawsze przestrzegają zasad higieny, co sprzyja rozprzestrzenianiu się infekcji w grupach.
Warto również wspomnieć o zjawisku autoinokulacji. Jest to sytuacja, w której osoba już zakażona przenosi wirusa na inne części swojego ciała. Może się to zdarzyć na przykład poprzez drapanie kurzajki, a następnie dotykanie innej części skóry. Wirus w ten sposób może rozprzestrzenić się po całym ciele, prowadząc do pojawienia się nowych zmian. Dlatego tak ważne jest, aby nie drapać i nie drapać kurzajek, a w przypadku stwierdzenia zmiany, jak najszybciej podjąć odpowiednie leczenie.
Rola wirusa brodawczaka ludzkiego w powstawaniu kurzajek
Jak już zostało wielokrotnie podkreślone, podstawową i jedyną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Ten szeroko rozpowszechniony wirus jest odpowiedzialny za powstawanie różnorodnych zmian skórnych, w tym brodawek zwykłych, potocznie nazywanych kurzajkami. Istnieje ponad sto typów wirusa HPV, a każdy z nich ma swoje preferencje co do lokalizacji i rodzaju wywoływanych zmian. W kontekście kurzajek, kluczowe są te typy wirusa, które atakują komórki naskórka, prowadząc do ich niekontrolowanego rozrostu.
Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenia naskórka, wirus HPV lokalizuje się w warstwie podstawnej naskórka. Tam rozpoczyna proces namnażania się, wykorzystując mechanizmy komórkowe gospodarza. Wirus wpływa na cykl komórkowy, powodując przyspieszenie podziałów komórkowych i zwiększenie produkcji keratyny, białka budującego naskórek. W efekcie tych procesów dochodzi do powstania charakterystycznej, uwypuklonej zmiany skórnej, którą obserwujemy jako kurzajkę. Wirus HPV wnika w głąb skóry, co utrudnia jego całkowite usunięcie i może prowadzić do nawrotów.
Ważne jest, aby zrozumieć, że nie każda osoba zakażona wirusem HPV rozwinie kurzajki. Odpowiedź immunologiczna organizmu odgrywa tutaj kluczową rolę. U wielu osób układ odpornościowy jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne objawy. W takich przypadkach osoba może być nosicielem wirusa, ale nie rozwinie zmian skórnych. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy niedoborów żywieniowych, wirus ma większe szanse na rozwój i wywołanie kurzajek.
Typy wirusa HPV odpowiedzialne za powstawanie kurzajek to przede wszystkim typy z grupy o niskim ryzyku onkogennym, co oznacza, że zazwyczaj nie prowadzą one do rozwoju nowotworów. Niemniej jednak, niektóre typy wirusa mogą mieć predyspozycje do infekowania określonych obszarów ciała. Na przykład, typy HPV 1 i 2 często odpowiadają za kurzajki na stopach (brodawki podeszwowe), podczas gdy inne typy mogą preferować dłonie lub okolice paznokci. Zrozumienie tej specyfiki jest pomocne w diagnostyce i wyborze odpowiedniej metody leczenia.
Warto również wspomnieć, że wirus HPV jest bardzo zaraźliwy i może przenosić się poprzez bezpośredni kontakt z zakażoną skórą lub powierzchniami. Długotrwałe utrzymywanie się wirusa w organizmie może być związane z czynnikami takimi jak chroniczny stres, nieodpowiednia dieta, czy brak odpowiedniej higieny. Zwalczanie wirusa HPV wymaga zatem nie tylko leczenia objawowego zmian skórnych, ale również wspierania naturalnych mechanizmów obronnych organizmu.
Jak dochodzi do zarażenia kurzajkami w codziennych sytuacjach życiowych
Codzienne życie, pełne interakcji i przebywania w różnych środowiskach, stwarza liczne okazje do przypadkowego zakażenia wirusem HPV, który prowadzi do powstawania kurzajek. Kluczowe jest zrozumienie, że wirus ten jest wszędobylski i nie wybiera swoich ofiar. Najczęstsza droga transmisji to bezpośredni kontakt fizyczny z osobą zakażoną. Dotknięcie dłoni osoby posiadającej kurzajki, nawet nieświadomie, może wystarczyć do przeniesienia wirusa na własną skórę. Dzieci, ze względu na swoje naturalne zachowania, takie jak wspólne zabawy i brak dbałości o dystans, są szczególnie narażone na takie formy zakażenia.
Miejsca publiczne, zwłaszcza te o podwyższonej wilgotności, są prawdziwymi wylęgarniami wirusa HPV. Baseny, sauny, łaźnie, centra fitness, a także publiczne toalety i prysznice to miejsca, gdzie wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi, maty, czy nawet mokre ręczniki. Chodzenie boso w takich miejscach drastycznie zwiększa ryzyko kontaktu z wirusem. Wirus HPV doskonale rozwija się w ciepłym i wilgotnym środowisku, a kontakt z zakażoną powierzchnią, na której wirus się znajduje, może prowadzić do infekcji, zwłaszcza jeśli nasza skóra jest w jakimkolwiek stopniu uszkodzona.
Kontakt ze skażonymi przedmiotami również stanowi istotne zagrożenie. Wirus HPV, choć nie jest zbyt odporny na wysychanie, może przetrwać przez pewien czas na przedmiotach takich jak ręczniki, pościel, narzędzia do pielęgnacji paznokci (np. cążki, pilniki), czy nawet sprzęt sportowy. Dzielenie się takimi przedmiotami z osobą zakażoną, nawet jeśli nie jest to świadome działanie, może prowadzić do przeniesienia wirusa. Dlatego ważne jest, aby unikać dzielenia się osobistymi rzeczami, a w przypadku korzystania z usług, gdzie używane są narzędzia wielokrotnego użytku (np. salony kosmetyczne), upewnić się, że są one odpowiednio sterylizowane.
Autoinokulacja, czyli przeniesienie wirusa na inne części własnego ciała, jest kolejnym częstym mechanizmem rozprzestrzeniania się kurzajek. Dotyczy to sytuacji, gdy osoba z kurzajką na jednej części ciała, na przykład na palcu, dotyka lub drapie tę zmianę, a następnie przenosi wirusa na inną część skóry, na przykład na twarz czy nogi. Ten proces może prowadzić do pojawienia się wielu nowych zmian skórnych w różnych lokalizacjach. Zapobieganie temu wymaga świadomości i unikania dotykania istniejących kurzajek.
Nawet drobne uszkodzenia skóry, które w codziennym życiu są niemal nieuniknione, mogą ułatwić wirusowi wniknięcie do organizmu. Suche, popękane dłonie, drobne skaleczenia, zadrapania czy otarcia, stanowią otwartą drogę dla wirusa. Dlatego tak ważne jest, aby dbać o kondycję skóry, nawilżać ją i chronić przed uszkodzeniami, szczególnie w okresach zwiększonego ryzyka, takich jak zimowe miesiące, kiedy skóra jest bardziej narażona na wysuszenie.
Profilaktyka i sposoby ochrony przed zakażeniem wirusem HPV
Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne ze względu na jego powszechność, istnieją skuteczne metody profilaktyki, które mogą znacząco zmniejszyć prawdopodobieństwo wystąpienia kurzajek. Podstawą jest unikanie bezpośredniego kontaktu ze skórą osób zakażonych oraz z potencjalnie skażonymi powierzchniami. W miejscach publicznych, takich jak baseny, sauny, łaźnie, siłownie czy szatnie, zawsze należy nosić obuwie ochronne, na przykład klapki. Chroni to stopy przed bezpośrednim kontaktem z podłogą, na której wirus może przetrwać.
Higiena osobista odgrywa kluczową rolę w zapobieganiu rozprzestrzenianiu się wirusa. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi lub osobami, które mogą być zakażone, jest bardzo ważne. Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, przybory do higieny osobistej czy narzędzia do pielęgnacji paznokci, również pomaga ograniczyć ryzyko transmisji wirusa. Warto również dbać o kondycję skóry, utrzymując ją nawilżoną i chroniąc przed uszkodzeniami, ponieważ nawet niewielkie skaleczenia czy otarcia mogą ułatwić wirusowi wniknięcie do organizmu.
W przypadku osób, które już posiadają kurzajki, niezwykle ważne jest, aby unikać ich drapania, skubania czy ścinania. Takie działania mogą prowadzić do przeniesienia wirusa na inne części ciała (autoinokulacja) lub zarażenia innych osób. Jeśli kurzajka znajduje się w miejscu, które jest narażone na uszkodzenia mechaniczne, warto rozważyć jej zabezpieczenie na przykład plastrem. Szybkie i skuteczne leczenie istniejących kurzajek jest również formą profilaktyki, zapobiegającą ich dalszemu rozprzestrzenianiu się.
Wspieranie naturalnych mechanizmów obronnych organizmu poprzez zdrowy styl życia jest niezwykle istotne. Odpowiednia dieta bogata w witaminy i minerały, regularna aktywność fizyczna, wystarczająca ilość snu i unikanie przewlekłego stresu pomagają wzmocnić układ odpornościowy, który jest w stanie skuteczniej zwalczać infekcje wirusowe. Osoby z obniżoną odpornością powinny szczególnie dbać o te aspekty swojego zdrowia, ponieważ są one bardziej podatne na rozwój kurzajek.
Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które są zalecane przede wszystkim w celu zapobiegania rakowi szyjki macicy i innym nowotworom związanym z HPV. Choć szczepionki te nie są skierowane bezpośrednio przeciwko typom wirusa powodującym kurzajki na skórze, w pewnym stopniu mogą przyczynić się do zmniejszenia ogólnej liczby zakażeń wirusem HPV w populacji. Warto skonsultować się z lekarzem w celu uzyskania informacji na temat możliwości szczepienia.
Jakie są rodzaje kurzajek i ich charakterystyczne objawy
Kurzajki, choć wszystkie wywoływane są przez wirusa HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, manifestując się nieco odmiennymi objawami. Zrozumienie tych różnic jest pomocne w identyfikacji i właściwym leczeniu. Najczęściej spotykane są brodawki zwykłe, które zazwyczaj pojawiają się na dłoniach i palcach. Mają one chropowatą, grudkowatą powierzchnię, często o szarawym lub cielistym zabarwieniu. Mogą występować pojedynczo lub w grupach, a ich wielkość waha się od kilku milimetrów do ponad centymetra.
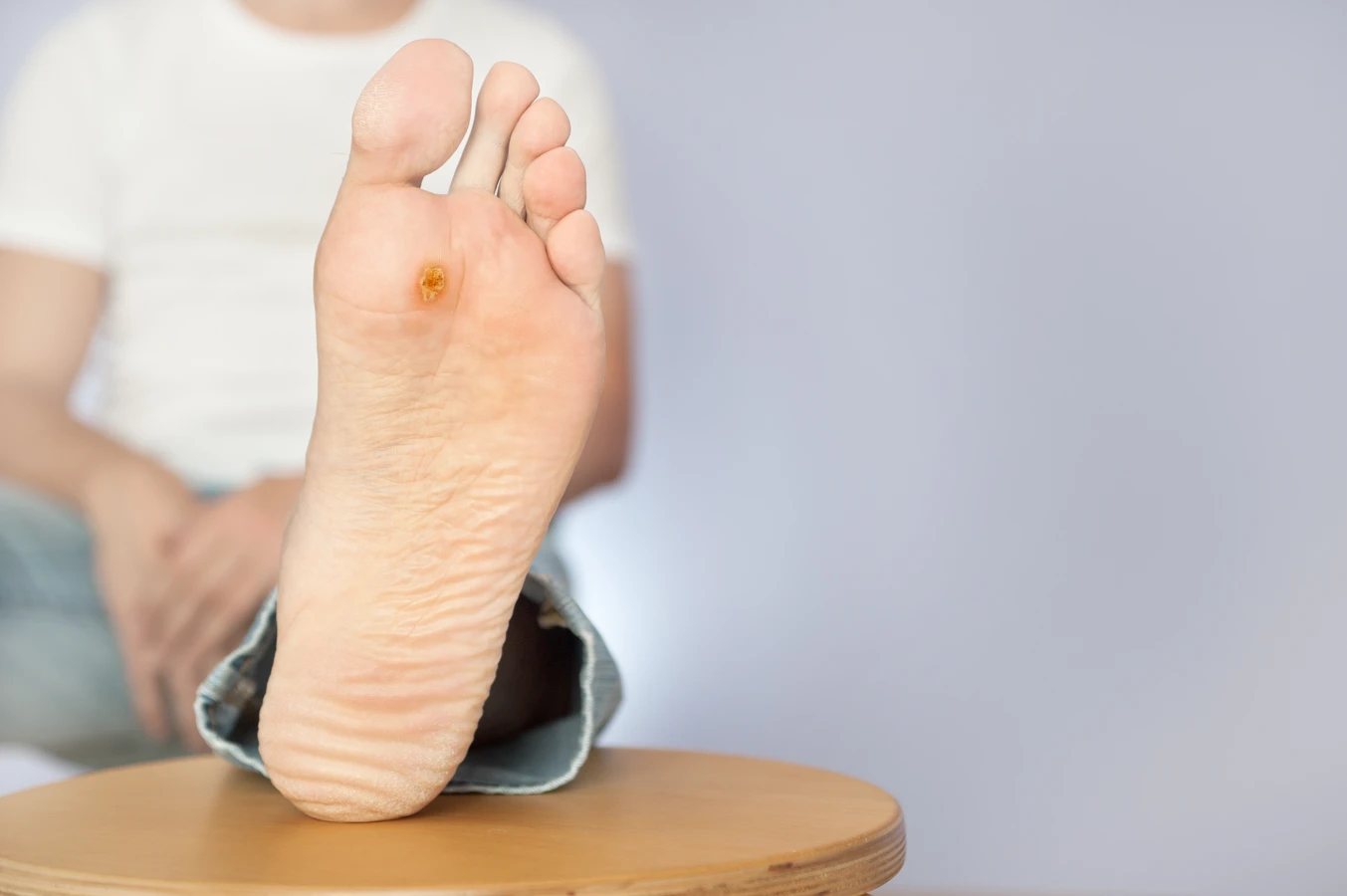
Brodawki podeszwowe to specyficzny rodzaj kurzajek, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wbijają się do wewnątrz skóry, tworząc bolesne zgrubienia. Mogą być trudne do odróżnienia od odcisków, jednak często widoczne są na nich drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Brodawki podeszwowe mogą być bardzo bolesne i utrudniać chodzenie, a także być trudniejsze do wyleczenia ze względu na swoją lokalizację i nacisk.
Brodawki płaskie to kolejny rodzaj zmian skórnych wywoływanych przez HPV. Pojawiają się zazwyczaj na twarzy, grzbietach dłoni i przedramionach. Charakteryzują się gładką, płaską powierzchnią i są zazwyczaj mniejsze od brodawek zwykłych, często o cielistym lub lekko brązowawym zabarwieniu. Mogą występować w dużych skupiskach, tworząc widoczne zmiany, które mogą być uciążliwe estetycznie, zwłaszcza na twarzy.
Brodawki nitkowate, zwane również palczastymi, mają charakterystyczny, wydłużony kształt przypominający nitkę lub włostek. Najczęściej pojawiają się na twarzy, wokół ust, nosa i oczu. Są one zazwyczaj miękkie i łatwo można je usunąć, jednak ich lokalizacja sprawia, że mogą być uciążliwe i łatwo ulegać uszkodzeniom, co może prowadzić do rozprzestrzeniania się wirusa.
Brodawki okołopaznokciowe to kurzajki rozwijające się wokół paznokci u rąk i stóp. Mogą być bardzo bolesne, powodować stany zapalne wału paznokciowego, a nawet prowadzić do deformacji paznokcia. Ze względu na swoją lokalizację, są one często narażone na uszkodzenia i mogą być trudne do leczenia. Wirus HPV może powodować również brodawki narządów płciowych, które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego, jednak nie są one tematem tego artykułu.
Kiedy należy zgłosić się do lekarza w przypadku podejrzenia kurzajek
Choć wiele przypadków kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja lekarska jest absolutnie konieczna. W pierwszej kolejności, jeśli masz wątpliwości co do natury zmiany skórnej, nie jesteś pewien, czy jest to rzeczywiście kurzajka, powinieneś udać się do lekarza. Tylko specjalista jest w stanie postawić prawidłową diagnozę i wykluczyć inne, potencjalnie groźniejsze schorzenia, które mogą przypominać kurzajki, takie jak niektóre zmiany nowotworowe skóry.
Szczególnie ważna jest wizyta u lekarza, jeśli kurzajki pojawiają się w nietypowych miejscach lub w dużej liczbie. Na przykład, jeśli zmiany rozprzestrzeniają się szybko po całym ciele, lub pojawiają się na twarzy, narządach płciowych, czy w okolicy odbytu, konieczna jest konsultacja lekarska. W takich przypadkach może być konieczne zastosowanie silniejszych metod leczenia lub wykonanie dodatkowych badań diagnostycznych. Szczególną ostrożność należy zachować w przypadku dzieci, u których układ odpornościowy może być jeszcze niedojrzały.
Silny ból związany z obecnością kurzajki jest kolejnym sygnałem alarmowym. Brodawki podeszwowe, które często są bolesne podczas chodzenia, mogą wymagać specjalistycznego leczenia. Jeśli kurzajka jest bardzo bolesna, krwawi, lub towarzyszy jej stan zapalny (zaczerwienienie, obrzęk, ciepło), należy jak najszybciej skonsultować się z lekarzem. Nieleczony stan zapalny może prowadzić do poważniejszych komplikacji.
Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby przyjmujące leki immunosupresyjne, czy chorzy na HIV/AIDS, powinny zawsze konsultować się z lekarzem w przypadku pojawienia się kurzajek. Ich organizm może mieć trudności z samoistnym zwalczeniem infekcji wirusowej, a niektóre metody leczenia mogą być przeciwwskazane. Lekarz dobierze najbezpieczniejszą i najskuteczniejszą metodę terapii.
Jeśli domowe sposoby leczenia kurzajek okazują się nieskuteczne, a zmiany utrzymują się pomimo prób samodzielnego pozbycia się ich, warto zasięgnąć porady specjalisty. Istnieją profesjonalne metody leczenia, takie jak kriochirurgia (wymrażanie), elektrokoagulacja (wypalanie), czy laseroterapia, które mogą być bardziej skuteczne w trudnych przypadkach. Lekarz dermatolog oceni sytuację i zaproponuje najlepsze rozwiązanie dla danego pacjenta.